儿童肿瘤较成人少见,却是儿童死亡的主要原因,严重危害健康。与成人肿瘤不同,儿童肿瘤的类型、分子特征和发病机制是独特的,往往由单一的基因突变所驱动。随着研究深入,越来越多证据显示儿童肿瘤需要更精准、基于分子的病理分型;因此,国际癌症研究机构IARC(International Agency for Research on Cancer)将在2022版《WHO肿瘤分类》(俗称蓝皮书)第五版中,基于形态学、免疫组化和分子特征的多层次分类,首次把儿童肿瘤单独列出进行分类。
2021年12月17日,蓝皮书执笔专家组成员 Stefan M. Pfister 与 Rita Alaggio 在 Cancer Discovery 上发表了题为 A Summary of the Inaugural WHO Classification of Pediatric Tumors: Transitioning
from the Optical into the Molecular Era 的综述文章。这篇文章介绍了首版《WHO儿童肿瘤分类》各章节的主要特点和最新进展,系统地考虑了儿童肿瘤基因组学的最新发现,包含了儿童肿瘤从显微镜下微观分类转变为分子分型的过程。

为什么儿童肿瘤需要单独分类?
儿童肿瘤在很多方面与成人肿瘤有根本不同:成人的恶性肿瘤大多起源于上皮细胞,通常是由于长期暴露于致癌物所致;儿童肿瘤通常来源于中胚层或神经外胚层,除了大约10%的患者有遗传性癌症倾向外,其病因大多不为人知。
根据来自白血病和淋巴瘤协会的数据,儿童、青少年和年轻人(20岁以下)中最常见的癌症类别是: 白血病(24.7%)、神经系统肿瘤(17.2%)、非霍奇金淋巴瘤(7.5%)、霍奇金淋巴瘤(6.5%)和软组织肉瘤(5.9%)。
与成年人随着时间推移不断累积基因突变的肿瘤细胞相比,儿童肿瘤通常是由发育中的未成熟细胞类型发生成熟阻滞所引起。典型的儿童肿瘤中,基因变异负荷要比成人低得多,通常是由单一的克隆性遗传驱动事件所致,如致癌基因的易位。
鉴于儿童肿瘤相对于成人肿瘤罕见,需要多个机构、国家和国际协会的合作,收集足够的病例,以产生具有统计学意义的数据。然而,这一合作面临着许多挑战,包括沟通、共享生物材料、世界各地采用不同分类系统等多方面的困难。
这一全新的WHO儿童肿瘤分类旨在支持负责诊断肿瘤的病理学家和多学科团队根据疾病风险调整治疗强度,并使患者与特定疗法相匹配。它还通过增加对分子定义的疾病亚型和诊断时常规评估所产生的治疗目标频率的了解,完善了分子基因检测的结果,从而为癌症儿童提供创新性治疗。
WHO病理蓝皮书对哪些儿童肿瘤进行了分类?
与第五版蓝皮书系列中的其他卷一致,WHO对儿童肿瘤遵循分级分类,按部位、类别、肿瘤家族和类型划分肿瘤。每种类型的肿瘤都有一个共同的,明确的特征。(编者注:本文作者系骨科专家,因此本文重点解读软组织与骨肿瘤分类内容,其它病种分类在此做简略介绍。)
软组织与骨肿瘤
软组织肿瘤和骨肿瘤的分类在谱系分化的形态学证据基础上,已经逐步整合了关于复发性分子改变的知识与传统诊断方法。在2013年第四版《WHO骨和软组织肿瘤分类》中引入了“不可分类肉瘤”的类别,这表明经典形态学对这些肿瘤分类的局限性。
在当前的WHO 2022年第五版中,这已经演变成越来越多的新型肿瘤类型,它们(至少到目前为止)缺乏一个可识别的分化谱系,但现在可由特定的复发性遗传/分子改变而定义。总的来说,在当前《WHO骨与软组织肿瘤分类》的基础上,《WHO儿童肿瘤分类》全面描述了儿童年龄段的典型瘤种,以及儿童常见的成人型肿瘤的临床、病理和分子特征,包括特定的假瘤/畸形病变和错构瘤。
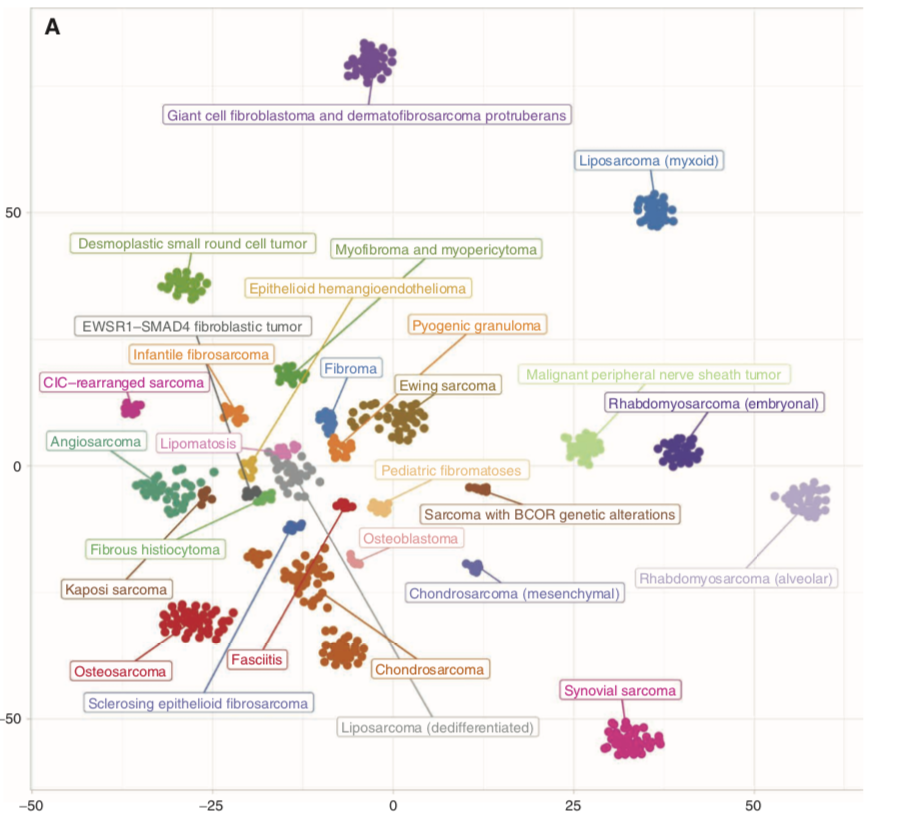
通过DNA甲基化阵列评估骨与软组织肿瘤的瘤间异质性
①良性软组织肿瘤
儿童中良性软组织肿瘤的数量远远超过肉瘤,其中良性肌纤维母细胞瘤和血管肿瘤是最常见的病变。对它们的准确表征需要专家整合临床、组织学和遗传学/分子发现,以确定其进展潜力和它们作为更复杂综合征前哨事件的可能作用。
与2020年《WHO骨与软组织肿瘤分类》相比,特别强调了良性血管病变,并根据国际血管病变分类研究学会的临床和病理学方向对其进行重新定义。“血管瘤”一词已被毛细血管、静脉和动静脉畸形、肌肉内血管异常和淋巴管异常所取代,清楚定义了它们的畸形性质和涉及的致病分子通路。此外,根据分子改变和相关综合征将复杂畸形细分为不同的类别。
②软组织肉瘤
儿童软组织肉瘤占所有儿童恶性肿瘤的6%~7% ,其中以横纹肌肉瘤(RMS)最为常见,其它肿瘤常被儿童肿瘤学家称为“非横纹肌肉瘤”。
RMS虽然具有很高的侵袭性,但对常规化疗敏感,无转移患者的5年生存率超过70%。
非RMS的软组织肉瘤约占全部儿童癌症的3%~4% ,可分为预后中等的软组织肿瘤(局部侵袭性和/或极少转移) ,如婴儿纤维肉瘤或炎性肌纤维母细胞瘤,以及高级别肉瘤,多为成人型肉瘤。
本次分类仅对发生在儿童和青少年的常见肿瘤类型,如滑膜肉瘤或恶性周围神经鞘肿瘤进行了详细描述。对于很少发生在儿童的肿瘤类型,在简介部分提供了一个病例报道的表格。
③骨源性肉瘤
骨源性肉瘤(bone sarcoma)占儿童恶性肿瘤的4%~8%,骨源性肉瘤中的40%为尤文肉瘤,50%为骨肉瘤(osteosarcoma)。在2020年《WHO分类骨与软组织肿瘤分类》中引入的新部分“未分化小圆细胞肉瘤”包括四种肿瘤类别:尤文肉瘤、伴有EWSR1-非ETS融合的圆细胞肉瘤、CIC-重排肉瘤和伴有BCOR基因改变的肉瘤。
伴有BCOR改变的肉瘤很少见,但随着免疫组化(BCOR和CCNB3)和分子检测的应用,越来越多的医师可以识别出它们。BCOR内部串联重复是典型的婴儿未分化肉瘤和婴儿原始黏液样间质瘤的分子特征,但BCOR融合主要驱动青少年和年轻人中的未分化小圆细胞肉瘤。相反,CIC重排肉瘤和EWSR1-非ETS融合肉瘤主要发生在成人。
白血病和淋巴瘤
血液淋巴肿瘤是儿童/青少年(即20岁以下)最常见的癌症(38.7%)。《WHO儿童肿瘤分类》中的血液淋巴肿瘤分类侧重于20岁以下年龄组的肿瘤;在该年龄组中罕见或几乎不存在的成人型肿瘤,如慢性中性粒细胞性白血病、真性红细胞增多症、原发性血小板增多症、慢性嗜酸性粒细胞性白血病和慢性淋巴细胞性白血病(CLL),不属于儿科类,会在《WHO肿瘤分类》的“造血和淋巴组织肿瘤卷”中有详细描述。
其它实体瘤
这一版《WHO儿童肿瘤分类》尽可能从发育学角度出发,对多种实体瘤进行归类——这是因为儿童属于发育中个体,当他们的未成熟组织出现先天性或新生儿肿瘤时,他们的胎儿结构与相应的肿瘤之间未必能够在组织学上明显区分。这类情况在外周神经母细胞瘤(儿童最常见的实体瘤)、肾母细胞瘤等都出现过。本章节在分类时考虑了发育成熟过程中的分子遗传学和表观遗传学特征,用来与肿瘤的发展进行区分。
本章介绍了几种母细胞瘤,包括: 肝母细胞瘤、胰母细胞瘤和胃母细胞瘤,这些都是罕见肿瘤,需要高水平的经验来进行适当分类。在过去的几年里,这些疾病的分子病理学有了很大增长,使我们能够更好地理解这些罕见肿瘤的发病机制。
本章还从发育角度出发,以分子学特征为基础,介绍了儿童皮肤肿瘤,如巨大先天性黑色素细胞痣、错构瘤、表皮痣,等等。
中枢神经系统肿瘤
相比既往分类法,最近出版的《WHO中枢神经系统CNS肿瘤分类》第五版有了根本性改变,尤其是影响了儿科CNS肿瘤分类。这些改变构成了本章的基础,包括:
将组织学模式与最先进的分子诊断读数结合起来形成综合诊断的总体概念;
为低级别和高级别的胶质瘤引入“儿科型”和“成人型”肿瘤分类——尽管它们的组织学相关名称相同、或具有相关的癌症易感综合征——但它们有年龄特异性的生物学特征;
包括许多新型肿瘤实体,其中许多主要是通过分子界定的(类似于白血病和淋巴瘤以及某些分子界定的肉瘤类型) ;
肿瘤分级的适应性,作为衡量肿瘤类型内而不是肿瘤类型之间肿瘤侵袭性的一种衡量标准,包括在可能引起临床混淆的情况下不报告分级的建议,因为该分级不能反映当前治疗方案的预期结果;
广泛引入新型分子诊断工具并将其作为主要诊断标准,如用于肿瘤分类的DNA甲基化分析。
肿瘤易感性
《WHO儿童肿瘤分类》还特别加入了肿瘤易感性的章节:据估计,至少有10%的癌症儿童有潜在的肿瘤易感性综合征(CPS)。本章将肿瘤易感性综合征分为8个不同的组别进行介绍,其中儿童肿瘤里最常见的是 Li-Fraumeni 综合征 。遗传易感性领域的研究,包括生殖系和癌症基因组的综合分析,提供了对儿童癌症病因的重要生物学依据,并有望在未来改善儿童肿瘤的个体化预防,监测和治疗。
儿童肿瘤单独分类的临床意义?
第一版《WHO儿童肿瘤分类》为多层次诊断过程提供了基础,反映了两个重要方面:
1.满足不同地区获得最先进分子技术的需要;
2.体现了当前从侧重“细胞类型”的传统分类系统到综合分类方法的转变,还包括了许多新出现的“分子类别”。
与此对应的是,WHO第五版中的“基本和期望的诊断标准”部分阐述了首个综合诊断标准,在基础形态学诊断水平上,结合人类对于分子模式和组织学相关性的了解,融入了现代、更有针对性的组织学、免疫组化以及更广泛的分子评估(包括DNA甲基化和NGS )。未来单细胞方法和蛋白质组学也可能帮助肿瘤分类更加完善。基于NGS检测循环肿瘤DNA的无创液体活检技术可能成为规划治疗策略和监测肿瘤演变的可靠工具,尽管其技术可变性至今仍制约了它在常规临床实践中的应用。循环细胞外囊泡(外泌体)的肿瘤微环境信息整合可能在未来提供额外的重要诊断/预后数据。
总而言之,通过本版蓝皮书可以看到,新型诊断技术为现代组织学评估提供了全新视角。在将来,分子诊断甚至液体活检替代组织学诊断也不无可能。
【撰文】

【责编】

DOI:10.1158/2159-8290.CD-21-1094(点击此处,浏览原文!)
转载自:从微观分类转为分子分型
|



